 https://orcid.org/0000-0002-2659-5319
https://orcid.org/0000-0002-2659-5319Uniwersytet Mikołaja Kopernika w Toruniu https://orcid.org/0000-0002-2659-5319
https://orcid.org/0000-0002-2659-5319
Abstrakt:
Wizyta ginekologiczna rozpoczyna się od wywiadu, w którym pada pytanie o inicjację seksualną. Od odpowiedzi pacjentki zależy przebieg wizyty. Artykuł pokazuje, jak różne strategie są przyjmowane przez lekarzy ginekologów, kiedy na wizytę przychodzi tak zwana dziewica. Jakościowej analizie zostały poddane indywidualne wywiady pogłębione (z 11 osobami) oraz wypowiedzi na forach internetowych. Strategie badania dziewic przyjmowane przez lekarzy przeczą naukowej wiedzy na temat błony dziewiczej, jak również rekomendacjom wobec pierwszej wizyty ginekologicznej. Jednym z powtarzających się doświadczeń nieaktywnych seksualnie pacjentek jest ograniczenie badań do wykonania wywiadu lekarskiego. Niniejszy artykuł pokazuje, że dziewictwo jest wartościowane i stawiane wyżej niż zdrowie pacjentek. Ginekolodzy aktywnie uczestniczą w kreowaniu seksualności poprzez wyrażanie swojej opinii na temat seksualnego statusu pacjentek. Te natomiast w pełni poddają się medycznemu dyskursowi, przekazując władzę nad swoją cielesnością lekarzom.
Słowa kluczowe:
dziewictwo, wizyta ginekologiczna, inicjacja seksualna
Abstract:
Abstract: A gynecological appointment begins with an interview in which a question about sexual initiation is asked. The patient’s response determines the course of the appointment. The article shows how different strategies are adopted by doctors of gynecology when a so-called virgin comes for an appointment. Individual in-depth interviews (with 11 persons) and statements in online forums were qualitatively analyzed. Strategies for examining virgins adopted by doctors contradict scientific knowledge about the hymen, as well as recommendations toward the first gynecological appointment. One of the recurring experiences of sexually-inactive patients is that examinations are limited to taking only a medical interview. This article shows that virginity is, therefore, valued and placed higher than the health of patients. Gynecologists actively participate in the creation of sexuality by expressing their opinion on the sexual status of the patients. These, on the other hand, fully submit to the medical discourse by handing over power over their corporeality to doctors.
Keywords:
virginity, gynecological appointment, sexual initiation
Celem artykułu jest ukazanie wizyty ginekologicznej z perspektywy osoby deklarującej brak inicjacji seksualnej. Poszukiwane będą odpowiedzi na pytania, czy dziewictwo[1] pacjentki jest czynnikiem wpływającym na przebieg wizyty oraz jak dziewictwo jest wartościowane przez personel medyczny.
Z badań wynika, że Polki najczęściej decydują się na wizytę ginekologiczną z powodu troski o własne zdrowie (38,7%). Trend ten jest szczególnie dostrzegalny u młodych kobiet (16–20 lat), udających się do gabinetu, gdy dzieje się coś dla nich niepokojącego. Wśród osób chodzących na wizyty ginekologiczne dominuje opinia, że zawód ginekologa nie różni się od innych zawodów lekarskich. Jednak osoby udające się na badania sporadycznie wyrażają pogląd, że wizyta ginekologiczna jest „złem koniecznym” oraz wiąże się ze wstydem (Grupa Edukatorów Seksualnych „Ponton”, 2014). Unikanie ginekologa może być wzmocnione lekcjami wychowania do życia w rodzinie, według których „ginekolog to nie dentysta” (tekst z podręcznika) i nie trzeba do niego chodzić regularnie (Pietrzak, 2021).
Dostęp do poradni ginekologiczno-położniczych w Polsce jest utrudniony i zależny od miejsca zamieszkania (Najwyższa Izba Kontroli, 2018). Co więcej, nastolatki jako grupa społeczna są dyskryminowane w dostępie do usług zdrowia reprodukcyjnego oraz doświadczają dyskryminacji ze strony personelu medycznego (Opieka ginekologiczna dla dziewcząt…, 2020). Brakuje dostępnych danych wskazujących na wiek, w jakim Polki udają się na swoją pierwszą wizytę. Z niereprezentatywnego badania „Wizyta u ginekologa – aspekt psychologiczny, diagnostyczny i leczniczy” wynika, że kobiety zazwyczaj odbywają swoją pierwszą wizytę ginekologiczną do 22. roku życia (87,3%), w tym około 1/3 przed ukończeniem 18 lat (Gruszka, Wrześniewska, Adamczyk-Gruszka, 2014). Ponieważ wiek ten przypada na okres rozpoczęcia aktywności seksualnej, wizyta osoby przed inicjacją seksualną u ginekologa nie jest niczym niestandardowym. Jednocześnie waga odbycia pierwszej wizyty przed rozpoczęciem inicjacji seksualnej jest podkreślana w środowisku medycznym, ponieważ „umożliwia to lekarzowi wcześniejsze wykrycie schorzeń lub wad anatomicznych i podjęcie odpowiedniego leczenia” (Gruszka, Wrześniewska, Adamczyk-Gruszka, 2014: 126).
Wartość dziewictwa jest silnie zakorzeniona w polskiej kulturze między innymi ze względu na doktrynę Kościoła katolickiego, w której ważną rolę odgrywa kult dziewictwa Maryi Panny. Wstrzemięźliwość seksualna promowana jest na lekcjach religii. Równocześnie brakuje w szkole edukacji seksualnej. Wychowanie do życia w rodzinie skupia się na edukacji prorodzinnej, pomijając kwestie tożsamości i orientacji seksualnej (Waszyńska, Groth, Kowalczyk, 2013; Gorajska i in., 2018; Jewtuch, 2020). Warto podkreślić, że termin „dziewica” współcześnie odnosi się tylko do kobiet, opisując ich seksualny status. Język zestawia dziewice jako „święte” z rozwiązłymi „dziwkami” – terminy te są komplementarne wobec siebie (Zawadzka, 2015). Z drugiej strony konwencjonalny stosunek płciowy jest tylko jedną z możliwości w rozbudowanym repertuarze praktyk seksualnych, w ramach którego nieinwazyjne dla błony dziewiczej kontakty seksualne są coraz powszechniejsze (Długołęcka, 2020). Rodzi się zatem problem z rozumieniem dziewictwa: czy należy je utożsamiać z nienaruszonym hymenem, czy też z aspektami duchowymi. Problem ten jest istotny w kwestii wizyt ginekologicznych, na których pada pytanie o aktywność seksualną. Czy intencją tego pytania jest troska o to, aby nie naruszyć hymenu podczas badania, czy aby orzec gotowość pacjentki na nagość przed obcą osobą? Czy odpowiedzią na to pytanie ma być przedstawienie swoich seksualnych doświadczeń, czy ma to być odpowiedź „tak” lub „nie”, w której jest ukryte założenie heteroseksualnego stosunku penetracyjnego?
W niniejszym artykule przestawiono przegląd danych medycznych dotyczących hymenu, obejmujący jego budowę, aktualny stan wiedzy medycznej oraz różne aspekty związane z tym tematem. Następnie przeanalizowano stan polskich badań socjologicznych związanych z dziewictwem oraz przedstawiono ramę teoretyczną opartą na podejściu Michela Foucaulta. Kolejna część poświęcona jest metodologii – szczegółowo przedstawiono w niej zastosowane metody badawcze, narzędzia oraz proces zbierania danych. W części analitycznej opisano przebieg analiz zgromadzonego materiału badawczego, z uwzględnieniem wyników oraz ich interpretację w kontekście istniejącej literatury. Na końcu zamieszczono podsumowanie oraz dyskusję nad możliwymi kierunkami dalszych badań.
Z medycznego punktu widzenia hymen jest strukturą częściowo zamykającą zewnętrzny otwór pochwy (Hegazy, Al-Rukban, 2012), którą cechuje duża anatomiczna zmienność kształtu (rys. 1). Wraz z wiekiem hymen zmienia kształt, powierzchnię i elastyczność (ta w szczególności wzrasta w okresie dojrzewania) (Hegazy, Al-Rukban, 2012). Różnorodność hymenu kontrastuje z wyobrażeniem, jakie przychodzi na myśl, kiedy słyszy się słowo „błona”. Niezaprzeczalnie błona dziewicza nie jest błoną w tradycyjnym rozumieniu tego słowa, czyli powłoką lub membraną, stąd powstał postulat zmiany nazwy błony dziewiczej na bardziej adekwatny termin „wieniec waginalny” (ang. vaginal corona[2]) (Cinthio, 2015).
Wygląd hymenu jest indywidualną kwestią, która zmusza do refleksji, czy lekarz jest w stanie ocenić seksualny status pacjentki, oglądając jej narządy intymne. W 2004 roku grupa naukowczyń opublikowała przełomowe wyniki badania. W projekcie wzięło udział 36 ciężarnych nastolatek, które zostały poddane badaniu ginekologicznemu. Lekarze na podstawie wyglądu narządów intymnych pacjentek mieli za zadanie ocenić, czy doszło do współżycia seksualnego. Wynik był zadziwiający – tylko w dwóch przypadkach lekarze z całą pewnością stwierdzili zmiany w genitaliach świadczące o współżyciu seksualnym w przeszłości. Co znamienne, 56% badanych zgłosiło krwawienie podczas pierwszego stosunku, a znaczna część nastolatek objętych tym badaniem zaszła w ciążę w wyniku napaści na tle seksualnym (Kellogg, Menard, Santos, 2004).
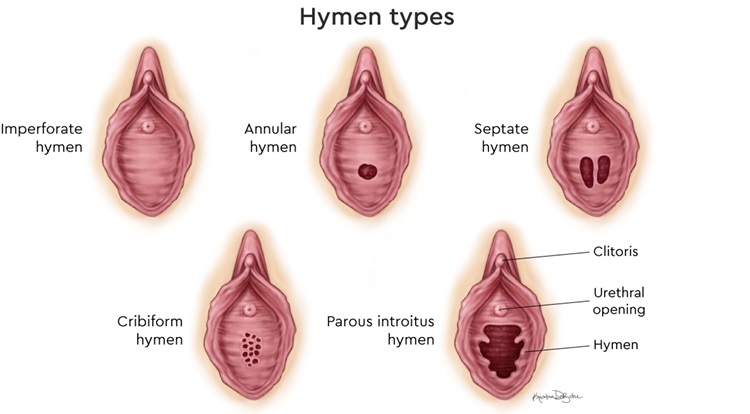
Rysunek 1. Typy błon dziewiczych
Źródło: Imperforate Hymen, b.r.
Obecność błony dziewiczej nie jest dowodem na brak aktywności seksualnej, również w odniesieniu do stosunku penetracyjnego pochwy. W literaturze można odnaleźć stanowiska, według których błony dziewiczej może w ogóle nie być (O’Connell i in., 2008), albo że jej przerwanie może być spowodowane używaniem tamponów, uprawianiem sportu czy upadkiem na ostry przedmiot (Hegazy, Al-Rukban, 2012). Chociaż dyskusja naukowa wokół błony dziewiczej nie jest niczym nowym, nadal owiana jest ona mitami wśród personelu medycznego. Monica Christianson i Carola Eriksson (2013) przeprowadziły badanie, w którym konfrontowały dotychczasową wiedzę naukową na temat hymenu z wiedzą położnych na całym świecie. Trafnym podsumowaniem wyników tego badania jest następujący fragment:
[…] dwie trzecie respondentów uważa, że dziewczynki „rodzą się z błoną pokrywającą, która pęka podczas pierwszego stosunku pochwowego”, a więcej niż jedna na pięć twierdzi, że dziewictwo „może być zweryfikowane przez badanie ginekologiczne”. […] Intrygujące jest to, że profesjonaliści w tym samym zawodzie, z podobnym wykształceniem i doświadczeniem klinicznym, mogą postrzegać tę samą rzeczywistość w tak różny sposób. Na jednym końcu spektrum znajdują się ci, którzy twierdzą, że po prostu nie ma błony, która mogłaby zostać rozerwana lub uszkodzona, i że żaden lekarz nie może z całą pewnością stwierdzić, czy dziewczyna lub kobieta odbyła stosunek seksualny poprzez zbadanie jej genitaliów. Z drugiej strony takie badania są przeprowadzane cały czas, na przykład w sprawach sądowych (Cinthio, 2015: 175–176)[3].
Analizy podważają określanie dziewictwa przez badanie ginekologiczne. Mimo to lekarze wciąż praktykują tego typu usługi. Wraz z napływem migrantów do Europy prośby o wystawienie „zaświadczenia” na dziewictwo stają się powszechniejsze. Jednocześnie WHO uznało testowanie dziewictwa za pogwałcenie praw człowieka (Crosby i in., 2020), dlatego niektóre kraje starają się wprowadzić zakaz tego procederu (na przykład Francja czy Wielka Brytania). Nie ma badań na temat skali „testów na dziewictwo” w Polsce. Pewnymi poszlakami mogą być wpisy na forach internetowych oraz w prasie z pytaniami lub doświadczeniami związanymi z prośbą o wystawienie lekarskiego zaświadczenia „na bycie dziewicą”. Według polskiego prawa nastolatki chcące udać się do ginekologa i mające mniej niż 16 lat muszą przyjść z rodzicem lub opiekunem prawnym. Natomiast jeśli są w wieku 16–18 lat mogą być podczas wizyty same, ale konieczna jest zgoda opiekuna prawnego (Drosdzol-Cop i in., 2019). Taki zapis tworzy furtkę do wymuszania „testu dziewictwa” przez rodziców (odpowiednik tego prawa w USA umożliwił raperowi T.I. zabieranie córki co roku w jej urodziny na badanie jej hymenu) (Beaumont-Thomas, 2019). W przypadku stwierdzenia współżycia płciowego przez osobę poniżej 15. roku życia ginekolog jest zobowiązany powiadomić o tym prokuraturę. Jeśli osoba ukończyła 15 lat, ale nadal ma mniej niż 16, to stwierdzenie rozpoczęcia współżycia seksualnego nie powinno być zatajone przed przedstawicielem ustawowym osoby małoletniej (Drosdzol-Cop i in., 2019). W konsekwencji młodociane osoby mogą legalnie podejmować kontakty seksualne po 15. roku życia przy jednoczesnym ograniczonym dostępie do opieki ginekologicznej, w tym antykoncepcji hormonalnej.
W polskiej socjologii prowadzi się niewiele badań poruszających kwestię dziewictwa. Jednym z przykładów jest publikacja Józefa Baniaka Moralność seksualna młodzieży gimnazjalnej na tle jej kryzysu tożsamości: studium socjologiczne, w której scharakteryzowano postawy młodzieży względem stosunków seksualnych i wyszczególniono znaczenie kontaktów seksualnych w okresie narzeczeńskim, wpływ wstrzemięźliwości seksualnej na szczęście małżeńskie czy poglądy na temat tego, kiedy ten pierwszy raz powinien nastąpić. Autor zbadał także dotychczasowe doświadczenia seksualne uczniów, motywy podejmowania kontaktów seksualnych, warunki, w jakich ten pierwszy kontakt się odbył (Baniak, 2007). Podobne kwestie poruszył Zbigniew Izdebski w Seksualności Polaków, opisując warunki, w jakich młodzi ludzie przechodzą swoją inicjację seksualną, stosowane przez nich metody antykoncepcyjne oraz ich podejście do norm obyczajowych (Izdebski, 2012).
W badaniu Baniaka (2007) ponad dwie piąte respondentów wskazało, że kobieta powinna zawierać związek małżeński, będąc dziewicą. Natomiast z badania Izdebskiego (2012) można dowiedzieć się, iż czystość kobiety w momencie zawierania małżeństwa jest oczekiwana przez prawie co trzeciego nastolatka. Oznacza to, że jeszcze niedawno dziewictwo było ważne dla Polaków, a oczekiwanie wstrzemięźliwości seksualnej kobiety może być wciąż reprodukowane w rodzinie.
Obszerną socjologiczną pracą na temat dziewictwa jest książka Anny Zawadzkiej Ten pierwszy raz. Konstruowanie seksualności, poświęcona procesowi wytwarzania konstruktu płci i ciała poprzez heteroseksualny stosunek płciowy. Opracowanie dotyka kulturowego znaczenia dziewictwa – utożsamianego raczej z cielesnością niż duchowością. Pierwszy raz, rozumiany jako konwencjonalny stosunek seksualny kobiety i mężczyzny, jest elementem konstruującym rolę społeczną kobiety. Autorka przeprowadza analizę społecznych konsekwencji tego zjawiska. Zawadzka jako jedyna porusza kwestię wizyt ginekologicznych osób przed inicjacją seksualną. Zwraca uwagę, że dyskurs medyczny na temat dziewictwa i defloracji obecny w dziedzinach ginekologii i seksuologii ma charakter normatywny. Jest jednak niedostrzegalny przez wykorzystywanie technicznego języka oraz autorytetu medycyny, nadając prawomocności i niepodważalności werdyktom lekarzy (Zawadzka, 2015). W kwestii samych wizyt ginekologicznych Zawadzka skupia się na przesądzie związanym z wyborem płci ginekologa, czyli na powielanym przekonaniu większego profesjonalizmu mężczyzn. Drugim aspektem poruszanym przez autorkę jest relacja lekarz – pacjentka (Zawadzka, 2013). Zagadnienie to wpisuje się w koncepcję biowładzy Foucaulta. Pacjent jest stroną podporządkowaną, natomiast lekarz, cechujący się posiadaniem specjalistycznej wiedzy na temat ludzkiego ciała, jest uprawniony do kontrolowania i dyscyplinowania – ma władzę nad jednostką (Foucault, 1976). W przypadku lekarza ginekologa władza jest dodatkowo wzmocniona przez to, że dotyczy intymnych, silnie tabuizowanych aspektów ciała. Medycyna, mająca wyłączne prawo do wiedzy na temat kobiecego ciała, która jest kreowana na tajemną, sprzyja podtrzymywaniu tabu wokół kobiecej seksualności (Zawadzka, 2013).
Zawadzka jako pierwsza poświęciła publikację kwestii dziewictwa w socjologii. Nie wyczerpała ona jednak tematu całkowicie. Zwróciła uwagę, iż młode dziewczyny są zachęcane do wizyty ginekologicznej przed inicjacją seksualną, natomiast sam przebieg tej wizyty nie jest zależny od pacjentki, tylko od lekarza mającego władzę w kwestii konstruowania znaczenia dziewictwa. Autorka nie przybliżyła jednak postaw personelu medycznego wobec niewspółżyjących pacjentek (Zawadzka, 2015). Tworzy to lukę, którą niniejszy artykuł po części wypełnia.
Przedstawiony przegląd badań ukazuje tendencję do analizowania warunków odbywania „pierwszego razu” oraz jego kulturowych znaczeń. Literatura medyczna i socjologiczna ukazują dziewictwo jako kategorię silnie wartościującą, szczególnie w środowisku ginekologicznym, co pozwala wysnuć hipotezę, iż dziewictwo pacjentek ma dużo większą wartość niż kontekst dbania o zdrowie wynikający z wiedzy medycznej. Niewiele mówi się na temat społecznych konsekwencji panującego dyskursu dziewictwa w kwestii zdrowia pacjentek. Przeprowadzone przeze mnie badanie miało na celu częściowe zniwelowanie niedoboru badań empirycznych dotyczących doświadczeń osób deklarujących podczas wizyt ginekologicznych brak współżycia.
Michel Foucault w swojej pracy Narodziny kliniki wprowadził pojęcie „doświadczenia klinicznego”, które odnosi się do zmiany w sposobie postrzegania i praktykowania medycyny, jaka nastąpiła na przełomie XVIII i XIX wieku. Foucault analizuje tę zmianę w kontekście szeroko pojętych dyskursów wiedzy, władzy i ciała. Kluczowe elementy, przez które rozumie on doświadczenie kliniczne, obejmują: przemianę w sposobie postrzegania ciała i choroby, rolę szpitala, podmiotowość pacjenta oraz zmiany w konstruowaniu podstaw wiedzy medycznej. W toku tej przemiany doszło do zmiany roli chorego. Jest on poddawany obserwacji, tak jak inne przedmioty badań naukowych. Gabinet jest miejscem, gdzie „dwie żywe jednostki zostają »uwięzione« w sytuacji, która wszakże nie jest dla nich taka sama” (Foucault, 1999: 12). Władza lekarska jest wzmocniona specjalistycznym językiem. Lekarz, posługując się medyczną terminologią, ma przywilej odkrywania wiedzy, ale zarazem również jej utajniania. Spojrzenie medyczne, w przeciwieństwie do spojrzenia innego obserwatora, jest legitymizowane przez instytucje. Nie jest ono ograniczone przyjmowaną formą. Lekarz jest uprzywilejowany pod względem decyzyjności i działania (Foucault, 1999).
Dyskurs medycyny to zespół praktyk społecznych i powiązanej z nimi wiedzy. Obejmuje on specjalistyczny język, role i pozycje lekarza oraz pacjenta, ich wzajemne relacje, a także sieć instytucji, takich jak szpitale, sanatoria, laboratoria i kliniki. Ciało staje się przedmiotem, w który można ingerować oraz który można poddawać systematycznemu egzaminowaniu. Stosunek ten zaczął być tolerowany oraz jest nieuświadomiony. Medykalizacja objęła opieką już nie tylko ludzi chorych, lekarz określa potrzeby, zakres oraz charakter udzielanej pomocy. Dodatkowo jego celem jest redukcja odstępstw od normy (Bińczyk, 2002). Jednocześnie władza narzuca obostrzenia wobec seksualności poprzez mówienie „nie” i wytyczanie granic. Skutkiem jej działania jest ograniczenie (Foucault, 1995).
Ze względu na niedobór socjologicznych badań dotyczących wizyt ginekologicznych osób niewspółżyjących płciowo badanie miało charakter poznawczy. Zastosowaną metodą badawczą była analiza danych jakościowych. Celem analizy było ustalenie, jak wyglądała wizyta ginekologiczna z perspektywy pacjentki. Uwagę skupiono na badaniach wykonywanych podczas takiej wizyty, reakcji lekarza na informację o braku współżycia oraz oczekiwaniach pacjentek wobec pierwszej wizyty ginekologicznej. Zebrane wyniki, ze względu na małą próbę badawczą, nie mogą być uogólnione. Mają za zadanie wskazać na istnienie pewnego problemu oraz służyć jako podstawa do formułowania hipotez oraz dalszych badań (Strumińska-Kutra, Koładkiewicz, 2012).
W badaniu zastosowany został indywidualny wywiad pogłębiony, który pozwala badanym na swobodę w definiowaniu świata społecznego własnymi pojęciami. Narzędzie to w przypadku badania faktów daje pośrednie spojrzenie na pewne wydarzenia, więc należy liczyć się z lukami pamięciowymi, niewiedzą, nieszczerością badanych odnośnie do intymnych zagadnień oraz z pomyłkami. Jednak sytuacja wizyty ginekologicznej nie jest dostępna bezpośredniej obserwacji, dlatego wywiad indywidualny pogłębiony jest najlepszym możliwym wyborem (Mayntz, Holm, Hubner, 1985). Wywiady zostały dopełnione analizą forów internetowych, które wzbogaciły uzyskane dane. Analizę wykonano w programie MaxQda.
Badania terenowe zostały zaprojektowane i przeprowadzone przeze mnie – studentkę socjologii studiów magisterskich. Artykuł został napisany pod opieką doktory z Uniwersytetu Mikołaja Kopernika w Toruniu, specjalizującej się w socjologii ciała i seksualności. W kontekście przedmiotu badań nie bez znaczenia pozostaje rola społeczna badaczki. W trakcie ich wykonywania wpisywałam się w rolę cispłciowej kobiety. Nie miałam doświadczenia wizyt ginekologicznych, podczas których deklarowałabym brak inicjacji seksualnej. Doświadczenie to jednak nie było mi obce przed przystąpieniem do projektu. Doświadczyłam badań ginekologicznych, co ułatwiło mi wyobrażanie sobie wizyt moich rozmówczyń. Ponadto pośrednio zetknęłam się z tematem badań, ponieważ bliska mi osoba, borykająca się z uciążliwymi dolegliwościami układu rozrodczego, doświadczyła dyskryminacji w różnych gabinetach ginekologicznych ze względu na swój seksualny status. Byłam wówczas zaangażowana w jej emocjonalne wsparcie oraz szukanie odpowiedniego lekarza. Ta historia była dla mnie inspiracją do tego projektu.
Przed przeprowadzeniem badania każda osoba została poinformowana o jego przedmiocie, możliwości nieudzielenia odpowiedzi na wybrane pytania, możliwości rezygnacji z niego w dowolnym momencie oraz o mojej roli. Uczestniczki wyraziły świadomą zgodę na rozmowę oraz jej nagrywanie – przez podpisane dokumentu lub werbalnie na początku nagrania. Wszelkie dane dotyczące tożsamości badanych zostały zanonimizowane w procesie transkrypcji (wykonanej przeze mnie). Uzyskany materiał nie został udostępniony ani nie był przechowywany w chmurze – mam do niego dostęp wyłącznie ja.
Przyjęto następujący dobór próby: pierwsza wizyta ginekologiczna powinna się odbyć nie wcześniej niż 10 lat od momentu realizacji badania. Przyjmując to kryterium, miałam świadomość, że przywoływane wspomnienia mogą być niekompletne, zniekształcone przez upływ czasu i doświadczenia życiowe. Założyłam, że nie bez powodu osoba, która miała pierwszą wizytę wiele lat temu, wyraża chęć udziału w badaniu o takiej tematyce – to doświadczenie prawdopodobnie zapadło jej w pamięć. Ponadto ustalony limit nie wykluczał nowszych doświadczeń wizyt ginekologicznych. Założyłam możliwość, że osoby badane pozostają osobami niewspółżyjącymi płciowo, co także mogłoby wnieść ciekawą perspektywę do badania.
Mimo chęci badania najbardziej aktualnych zjawisk musiałam liczyć się z niskim zainteresowaniem badaniem, które dotyczyło bardzo wrażliwego i niekiedy traumatycznego tematu. Wszystkie osoby, które zdecydowały podzielić się doświadczeniem pierwszej wizyty ginekologicznej, odbyły ją od czterech do ośmiu lat przed wywiadem. Dodatkowo większość badanych została zrekrutowana z mojego otoczenia lub poprzez polecenie. Tylko jedna rozmówczyni odpowiedziała na ogłoszenie zamieszczone w internecie. Taki dobór próby podyktowany był ograniczeniem czasowym oraz niskim zainteresowaniem wzięciem udziału w badaniu. Ze względu na charakter rekrutacji należało liczyć się z nadawaniem przez osoby badane podobnych znaczeń kulturowych zjawiskom społecznym oraz z posługiwaniem się zbliżonym aparatem pojęciowym. Wyniki badań ukazują zatem jedynie wycinek rzeczywistości społecznej.
Próba składała się z jedenastu osób w przedziale wiekowym od 21 do 28 lat. Dwie osoby nie zadeklarowały swojej płci jako kobieta. Trzy narratorki określiły swoją orientację jako heteroseksualną, dwie jako biseksualną oraz jedna jako panseksualną. Pozostałe nie określiły swojej orientacji. Wszystkie miały wykształcenie wyższe bądź studiowały. Największą różnorodność próby udało się uzyskać w kwestii pochodzenia – trzy osoby pochodziły ze wsi, jedna z miasteczka około 20-tysięcznego, cztery z miasta w przedziale od 50 tysięcy do 100 tysięcy mieszkańców, natomiast pozostałe trzy osoby pochodziły z miast liczących ponad 500 tysięcy mieszkańców. W czasie badania wszystkie osoby mieszkały w większych miastach – jedna rozmówczyni w mieście liczącym 60 tysięcy mieszkańców, cztery w miastach 200-tysięcznych, pozostałe w miastach liczących powyżej 500 tysięcy. Tylko trzy osoby z próby zadeklarowały wiarę chrześcijańską, w tym jedna dookreśliła się jako niepraktykująca.
Do analizy materiałów zastanych wykorzystane zostały fora internetowe. Nie założono wymogu czasowego – osoby wypowiadające się na forach nie wskazują zazwyczaj, kiedy miały wizytę. Aby pozyskać materiał badawczy, wpisywałam następujące frazy w wyszukiwarce Google: „pierwsza wizyta ginekologiczna dziewica forum”, „dziewica u ginekologa forum”, „dziewica ginekolog forum”, „badanie ginekologiczne dziewicy forum”, „wizyta ginekologiczna przed inicjacją seksualną forum”, „wizyta ginekologiczna osoba niewspółżyjąca seksualnie forum”, „badanie u dziewicy forum”. Przeglądu forów internetowych dokonałam w czerwcu 2020 roku, kompletując wpisy dotyczące doświadczeń własnych ich autorek lub innych osób z wizyt ginekologicznych, na których padała deklaracja braku inicjacji seksualnej ze strony pacjentki. Pierwsze wpisy pochodziły z 2003 roku, natomiast ostatnie z 2018. Fora internetowe znajdowały się na następujących stronach: forum.gazeta.pl, wizaz.pl, f.kafeteria.pl, forumginekologiczne.pl, netkobiety.pl, abczdrowie.pl, vitalia.pl (aktualnie niektóre z nich zostały usunięte). W ten sposób uzyskałam 89 różnych relacji dotyczących wizyty ginekologicznej, które poruszały następujące kwestie: reakcja lekarza/lekarki na brak współżycia (19), wykonywane badania lub ich zaniechanie (71), powód wizyty (9).
Analiza materiału badawczego w pierwszej kolejności koncentrowała się na istotności dziewictwa podczas wizyty ginekologicznej. Zastosowane zostało kodowanie otwarte, a wyszczególnione kody były opisowe lub in vivo. Użyte kody wyglądały następująco:
Punktem wyjścia do analizy jest wiedza, jak powinien wyglądać przebieg wizyty ginekologicznej osoby niewspółżyjącej seksualnie. W tym celu uzyskałam obowiązujące w 2022 roku sylabusy kierunków medycznych następujących uczelni: Uniwersytetu Opolskiego, Warszawskiego Uniwersytetu Medycznego, Uniwersytetu Jagiellońskiego Collegium Medicum, Uniwersytetu Medycznego we Wrocławiu, Pomorskiego Uniwersytetu Medycznego w Szczecinie, Uniwersytetu Zielonogórskiego, Gdańskiego Uniwersytetu Medycznego.
Podstawowym podręcznikiem przywoływanym w sylabusach jest Położnictwo i ginekologia pod redakcją Grzegorza Bręborowicza (2020) (pozostałe podręczniki dotyczyły zagadnień niezwiązanych z tematem tego artykułu), z którego dowiadujemy się, że:
Zgodnie z zaleceniami Amerykańskiej Akademii Pediatrycznej […] ocena zewnętrznych narządów płciowych powinna być nieodzownym elementem corocznego badania fizykalnego małoletniego pacjenta (Drosdzol-Cop, Orszulak, Wilk, 2020: 249);
Wskazaniami do przeprowadzenia badania ginekologicznego u dziewczynki są ocena anatomii układu płciowego, ocena dojrzewania płciowego (Drosdzol-Cop, Orszulak, Wilk, 2020: 249);
Badanie ginekologiczne należy rozpocząć od oceny zewnętrznych narządów płciowych – warg sromowych większych i mniejszych, łechtaczki, błony dziewiczej, przedsionka pochwy, ujścia zewnętrznego cewki moczowej, przyśrodkowej powierzchni ud, pośladków, okolicy krocza i odbytu (Drosdzol-Cop, Orszulak, Wilk, 2020: 250);
U małych dzieci i dziewcząt nieaktywnych seksualnie wykonuje się badanie dwuręczne zestawione przezodbytnicze w celu oceny narządu rodnego, a w niektórych przypadkach klinicznych (np. krwawienie z dróg rodnych, podejrzenia ciała obcego w pochwie, podejrzenie wad rozwojowych) można wykorzystać wzierniki dziecięce (ogrzane, zwilżone 0,9% roztworem NaCl lub waginoskop w celu oceny szyjki macicy oraz ścian pochwy). Badanie przy użyciu wzierników dziecięcych musi być przeprowadzone ze szczególną starannością i delikatnością (Drosdzol-Cop, Orszulak, Wilk, 2020: 251).
Powyższe instrukcje są analogiczne do Rekomendacji Grupy Ekspertów Polskiego Towarzystwa Ginekologów i Położników dotyczącej badania ginekologicznego i leczenia osoby małoletniej, w której przesłanką do wykonania badania ginekologicznego jest „badanie profilaktyczne (nie tylko u małoletnich aktywnych seksualnie)” (Drosdzol-Cop i in., 2019).
Anatomiczna ocena żeńskich narządów płciowych jest nieodzownym elementem wizyty ginekologicznej. Jednocześnie zachowana jest autonomia decyzji lekarskiej, czy owo badanie przeprowadzić. Jeśli tak – procedura jest jasna. Nie ma za to określonych przesłanek do nieprzeprowadzania profilaktycznego badania. Nie istnieją zalecenia co do tego, aby zaniechać badań, na przykład z powodu wieku czy wyznania pacjentki. Warto zauważyć, że Ministerstwo Zdrowia aktywnie promuje badania profilaktyczne, szczególnie w postaci bilansów zdrowia dla dorastających osób. Chociaż brak ich obowiązku sprawia, że niekoniecznie muszą być wdrażane w życie, to promocja ich ze strony państwa oznacza, że są obecne w świadomości Polaków. Zwrócić należy uwagę na zakres promocji takiej profilaktyki. Bilanse zdrowia mają na celu sprawdzić, czy „dziecko rozwija się prawidłowo oraz [pozwolić – przyp. K.S.] wcześnie wykryć wady rozwojowe i choroby” (Serwis Ministerstwa Zdrowia i Narodowego Funduszu Zdrowia, b.r.). Mają także na celu wykluczenie „wad wzroku, wad słuchu, wad postawy (np. skoliozy, płaskostopia), zaburzeń ciśnienia tętniczego, zaburzeń wzrostu (np. niskorosłości), problemów w rozwoju psychicznym, zaburzeń psychosomatycznych, niedowagi lub otyłości” (Serwis Ministerstwa Zdrowia i Narodowego Funduszu Zdrowia, b.r.). W zestawieniu nie uwzględniono wad anatomicznych zewnętrznych narządów płciowych, chociaż są one równie dostępne dla wzroku lekarza – jak stopy czy plecy pod ubraniem.
W skład dobranej próby wchodziły również osoby, które udały się na wizytę ginekologiczną w wieku pełnoletnim. W ich przypadku powyższe wskazania są oczywiście nieadekwatne[4]. Podręcznik Bręborowicza nie daje jasnej odpowiedzi, jak powinien wyglądać przebieg wizyty ginekologicznej osoby pełnoletniej przed inicjacją seksualną. Podrozdział Badanie ginekologiczne zawiera opis przebiegu wizyty ginekologicznej – od wywiadu lekarskiego po badania na fotelu ginekologicznym. Mimo że autor zwraca uwagę na elementy niezwiązane z medycyną, takie jak komfort przestrzeni w związku z intymnością sytuacji społecznej, nie wyczerpuje tematu całkowicie. W wywiadzie lekarskim brakuje pytania o rozpoczęcie aktywności seksualnej. Nie ma również wskazania, czy badanie lekarskie jest zawsze przeprowadzane na wizycie – na przykład kiedy pacjentka przyszła tylko po leki antykoncepcyjne lub kiedy nie miała inicjacji seksualnej (Bręborowicz, Bręborowicz, 2020). Przypadek omawianych osób został przywołany tylko w jednym miejscu:
W szczególnych sytuacjach (np. u dziewczynek lub kobiet, które nie odbyły stosunków płciowych) badanie ginekologiczne można przeprowadzić, wprowadzając palec jednej ręki do odbytnicy (Bręborowicz, Bręborowicz, 2020: 429).
Brak ujednoliconych praktyk medycznych względem osób przed inicjacją seksualną miał odzwierciedlenie w doświadczeniach moich rozmówczyń. Zalecana profilaktyczna ocena zewnętrznych narządów płciowych miała miejsce w przypadku sześciu badanych osób, z czego dwie pierwszy raz miały ją w wieku 24 i 25 lat. Warto zwrócić uwagę, że do anatomicznego badania narządów zewnętrznych nie potrzeba specjalistycznych narzędzi – wystarczą fotel ginekologiczny, który jest podstawowym wyposażeniem gabinetu (chociaż służy on tylko ułatwieniu badania), rękawiczki, wzrok, dotyk i wiedza lekarska. Nieadekwatny jest tu argument braku środków niezbędnych do wykonania podstawowego badania. Decyzja o jego przeprowadzeniu zależy od chęci lekarzy, którzy najwyraźniej ze względu na seksualny status pacjentek rezygnują z jego wykonania:
I powiedziała: „czy były stosunki?”. No to ona do mnie wtedy, no to nic dzisiaj nie zrobimy. Właśnie tutaj była ta sytuacja, że powiedziała […], że nie zbada mnie w żaden sposób, bo nie było stosunku, więc nawet nie zaprosiła mnie na fotel. Więc ja tak usiadłam i ona mówi, no to nic dzisiaj nie zrobimy, to po co Pani przyszła? (OR10).
Przeciwnym podejściem jest wykonanie pełnego pakietu badań, tak jak w przypadku osoby współżyjącej seksualnie. Można także wyszczególnić mniej lub bardziej inwazyjne badania dla błony dziewiczej. Chociaż w wielu przypadkach forumowiczki nie opisywały dokładnie przebiegu wizyty, określały wykonane badania jako „normalne” czy „przez pochwę”. Takie sformułowania są niejednoznaczne, ponieważ wykonywane badania mogą być zależne od wyposażenia gabinetu. Niemniej takie wypowiedzi oznaczają, że wykonane zostało przynajmniej profilaktyczne badanie oceny intymnych narządów zewnętrznych:
Jako dziewica byłam u ginekologa, miałam zrobione wszystkie badania, tzn. normalne badanie z założonym wziernikiem, cytologię, usg dopochwowe (wizaz.pl, 2014 [9.06.2020]).
Inną taktyką jest dobór specjalnego sprzętu. Wśród wypowiedzi na forach można zauważyć trend podkreślania doboru mniejszego narzędzia (wziernika) przez lekarza oraz zapewniania, że nie utraciło się dziewictwa. Pokazuje to silne utożsamianie dziewictwa z nienaruszonym hymenem, czyli z budową fizyczną ciała, nie z aspektami duchowymi. W spektrum praktyk lekarskich pomiędzy przywołanymi dwoma przeciwnymi podejściami wskazywane jest badanie wykonane przez odbyt, czyli to, które jest wymieniane w literaturze ginekologicznej. Sporadycznie wśród wpisów na forum pojawia się opis postawy lekarza, w której badania były dobrane do indywidualnej anatomii pacjentki (co prawda ta postawa może być dużo częstsza, niezauważalna dla samych pacjentek, kiedy badanie odbywa się bezproblemowo przez pochwę). Wykonanie alternatywnego i nieinwazyjnego dla błony dziewiczej badania jest zatem możliwe i zależne od decyzji ginekologów:
Teraz zawsze badają mnie przez pochwę, choć jak zakładają wziernik, ponoć najmniejszy, i otwierają go, to każą powiedzieć, kiedy będzie bolało. Ale co chcą, to zobaczą. Powiem ci nawet, że miałam robione badanie usg jajników i nadżerkę, która była usuwana także z zastosowaniem wziernika. Dziewictwa się jeszcze nie pozbyłam na wizytach ginekologicznych (forum.gazeta.pl, 2005 [9.06.2020]).
Co ciekawe, kilka internautek wspominało, iż zostały pochwalone za używanie tamponów oraz dzięki temu zostały przebadane dopochwowo:
Doktor spytała, czy używam tamponów, bo dzięki nim błona robi się bardziej rozciągnięta. Dzięki temu, że używam, mogła mnie zbadać „normalnie” (wizaz.pl, 2011 [9.06.2020]).
Ponieważ, jak wynika z przywołanych wcześniej danych, lekarze podchodzą ostrożnie do „dziewic”, tylko w jednym wpisie internautka wskazała przeciwne doświadczenie:
Moja pierwsza gin wiedziała, że byłam dziewicą w momencie wizyty, i użyła na mnie sporego wziernika, czym mnie pozbawiła błony (vitalia.pl – forum już nieaktywne, 2015 [9.06.2020]).
Hanne Blank w swojej popularnonaukowej książce Virgin: The Untouched History wspomina o idei „zamkniętego ogrodu” (ang. enclosed garden[5]) w kontekście wziernika. Jego przeznaczenie było kontrowersyjne ze względu na umożliwienie wtargnięcia do pochwy męskiego spojrzenia zarezerwowanego dla męża kobiety (Blank, 2007). Sama niemożliwość spojrzenia na żeńskie genitalia wpisana jest w początki ginekologii, kiedy obyczajowość wymagała odbieranie porodu z zakrytymi oczami i pod kołdrą (Thorwald, 2016)[6]. „Ogród” jest również zamknięty na pierwsze spojrzenie niewłaściwej osoby, bez względu na chęci i potrzeby samej pacjentki. Decyzja lekarza jest autonomiczna, bez konsultacji z podmiotem, na którym ingerencja w cielesność ma zostać przeprowadzona. Cielesny kontakt, w formie badania lekarskiego, z częściami ciała uważanymi za najintymniejsze jest wpisany w wyobrażenie wizyty ginekologicznej[7]. Siła oddziaływania dyskursu medycznego jest już obecna w momencie podjęcia decyzji o wybraniu się do ginekologa. Według Foucaulta władza jest akceptowalna, o ile w znacznej części jest zamaskowana (Foucault, 1995). Przygotowanie do wizyty ginekologicznej unaocznia ukryte działanie władzy nad stosunkiem do ciała – traktowane jest ono w sposób przedmiotowy i przygotowywane na medyczne inwazje (Bińczyk, 2002). Osoby badane przygotowywały się na pierwsze badanie ginekologiczne i oddanie władzy nad swoim ciałem instytucji medycznej. Nie kwestionowały jej poprzez refleksję nad tym, czy wyrażają zgodę na ingerencję w swoje ciało. Zakładały, że jeżeli lekarz wyrazi wolę badania, to jej się poddadzą – przychodziły i godziły się na wszystko, co się ma wydarzyć. Jednocześnie sama wartość dziewictwa nie wydaje się silnie zakorzeniona w postawie pacjentek, obnażenia swoich genitaliów nie pozostawiają na moment tak zwanego pierwszego razu, są gotowe je pokazać w szczególnych warunkach wizyty lekarskiej i nie jest to przez nie postrzegane jako zagrożenie bądź naruszenie dziewictwa:
Miałam też świadomość, że prawdopodobnie od razu nie wskoczę na kozetkę, więc niekoniecznie może przygotowywałam się psychicznie na jakieś takie właśnie inwazyjne, nazwijmy to badanie. No ale oczywiście umyłam się, ogoliłam się, też miałam taką świadomość, że będzie mi lepiej po prostu, jeśli będę w razie czego przygotowana na cokolwiek (OR10).
W relację lekarz – pacjentka wpisana jest silna asymetria władzy na korzyść lekarza. Wszelkie próby zmniejszenia dystansu i przekształcenia wizyty na korzyść pacjentki spotykają się z oporem i zahamowaniem inicjatywy. Lekarze, mimo stosowania zabiegów wprowadzania bardziej komfortowej atmosfery, całkowicie kontrolują przebieg wizyty i narzucają własny zestaw pojęć. Podejście to nie jest kompatybilne z naukowymi faktami na temat błony dziewiczej, której wygląd i kształt jest kwestią indywidualną. Należy postawić pytanie, czy badanie jednostki nieaktywnej seksualnie nie wymaga indywidualnego podejścia, uzależnionego od potrzeb pacjentki, jej doświadczeń i praktyk seksualnych oraz anatomicznej budowy błony dziewiczej. Spośród uczestniczek badania, które miały przebadane narządy intymne, tylko jedna miała wykonane USG dopochwowe, niektóre były badane za pomocą wziernika, żadna natomiast nie miała badania wykonanego przez odbyt. Ponieważ w opowiedzianych historiach nie znalazły się uzasadnienia podjęcia konkretnych badań ze strony lekarzy, można jedynie domniemywać, że decyzja o nierobieniu dodatkowych badań mogła być podyktowana brakiem specjalistycznego sprzętu (przykładowo waginoskopu), budową ciała pacjentki, posiadaną wiedzą medyczną lub zadeklarowaniem braku inicjacji. Dobór badań ginekologicznych nie był natomiast uzależniony od wieku pacjentki, w próbie znalazły się zarówno osoby mające doświadczenie pierwszej wizyty w wieku niepełnoletnim i mające wykonane badanie profilaktyczne oraz osoby będące na wizycie jako pełnoletnie i niemające wykonanych żadnych badań. Unaoczniony jest tu również brak zdefiniowanych reguł postępowania wobec osób pełnoletnich przed inicjacją – czy należy je traktować tak samo jak osoby małoletnie, czy wykonywać takie same badania jak osobom po inicjacji seksualnej:
No wtedy przyszłam już taka uzbrojona w tą wiedzę, jak to badanie powinno wyglądać i jakąś taką większą pewność siebie. No to wiadomo, standardowy wywiad. Kiedy okres, […] czy było współżycie? Ja mówię, że nie. Dobra, ale mówię, że chcę badanie, że nie USG, tylko badanie wziernikiem, bo już wiedziałam, że się da. […] Poszłam na tą wizytę i powiedziałam, że chcę to badanie i rzeczywiście, to badanie dało się jednak zrobić tym wziernikiem. Powiedziała, że są specjalne wzierniki dla dziewic. […] Ta sama ginekolożka, która mówiła mi wcześniej, że mogę stracić dziewictwo na fotelu, przeprowadziła mi badanie (OR8).
Choć większość badanych nie miała problemów z odnalezieniem się w przestrzeni gabinetu ginekologicznego, istotna w tym wypadku była postawa lekarza „nawigującego” pacjentkę. Gabinet to miejsce potencjalnie niesprzyjające dla osób wybierających się na pierwszą wizytę – ze względu na brak znajomości reguł panujących w przychodni ginekologicznej:
Był taki, no proszę się rozebrać. Ja się rozebrałom, też to było bardzo głupie, bo nie wiedziałom, co ze sobą zrobić ani jakby gdzie położyć tych ubrań, ani na przykład co ja dokładnie muszę zdjąć, w sensie czy muszę na przykład zdjąć też skarpetki, czy nie, czy muszę zdjąć koszulkę, bo, no bo to ginekolodzy też jakby cycki na przykład badają. No w ogóle nic nie wiedziałom, tylko rozbierz się, to jest bardzo nieklarowana instrukcja, no bo powiedzieć proszę zdjąć spodnie i majtki, to by miało sens, ale nie, powiedział rozbierz się, ja zgłupiałom. […] Dobra, rozebrałom się i tak stoję, tak niezręcznie pośrodku tego pokoju, nie wiem, co ze sobą zrobić, on tak patrzy na mnie „No na krzesło proszę przejść, co Pani tak stoi” […] i po tym pamiętam, jak se siedzę już przed nim znowu ubrane i jakby on tam coś wpisuje sobie, coś pisze, a on coś mnie… w sensie pytał też, czy jestem… czy współżyję, ja spytałom co to znaczy „współżyję”, bo ja nie znałom tego słowa w tym kontekście, bo dla mnie „współżycie” było no jak wspólne życie, nie? (OR1).
Według Stevena Seidmana ludzka seksualność jest konstruowana i kontrolowana przez medycynę i naukę, państwo oraz kulturę popularną. „Kontrola dyscyplinarna opiera się […] w większym stopniu na władzy normalizowania idei i przekształcania w ten sposób jednostek w wydajne i dające się kontrolować podmioty działania” (Seidman, 2012: 76). Wizyty ginekologiczne są narzędziem kontroli i nośnikiem idei, na których przekazywany jest wzór praktyk seksualnych, rozumianych jako penetracyjny stosunek kobiety i mężczyzny. Tak rozumiany stosunek pozostaje jednak w sferze domysłu, nie ma odgórnie przekazywanej definicji inicjacji seksualnej oraz wieku, w jakim powinna się ona odbyć. Niemniej sposób inicjacji oraz wiek jej odbycia są elementami podlegającymi ocenie ze strony lekarza podczas wizyty ginekologicznej. Wstrzemięźliwość seksualna jest uznana za odstępstwo od normy. Informacja o braku współżycia jest negatywnie sankcjonowana przez reakcję lekarza:
Padło pytanie o współżycie. No to ja mówię, że nie, a miałam wtedy chyba 22 lata […]. No i ta Pani zrobiła wielkie oczy, skrzywiła się i takim zdziwionym, niemiłym tonem powiedziała, że jak to, że nie współżyłam, że mam tyle lat i nie współżyłam, że to jest dziwne. Tak mi dała do zrozumienia, że to jest nienormalne (OR8).
W dyskursie medycznym seksualność jest konstruowana wokół praktyk heteroseksualnych, nie ma w niej miejsca na kontakty nieheteronormatywne, świadomą rezygnację z kontaktów seksualnych czy aseksualność. Gabinet lekarski nie jest miejscem wolnym od wartościowania. Lekarze ulegają normatywnemu wpływowi społecznemu i przekazują go dalej:
Tak, kiedy byłam ze swoją już teraz byłą dziewczyną, to mówiąc, że jestem aktywna seksualnie, ale że z kobietą, to usłyszałam od ginekolog: aha, to nie jest pani aktywna (OR3).
Również wśród relacji internautek znalazły się negatywne wspomnienia związane z reakcją lekarza na informację o braku inicjacji seksualnej. Lekarze w doświadczeniach osób z forów oceniali ich seksualny status, wyrażając zdziwienie. Postawę taką można uznać za ingerencję w autonomię jednostek, która może wywołać traumę. Jest ona również opozycyjna wobec doktryny Kościoła katolickiego oraz dyskursu panującego w szkole i domu, gdzie wstrzemięźliwość seksualna jest pozytywnie wartościowana. Ocena aktywności seksualnej pojawiała się niezależnie od wieku pacjentek (w jednej historii forumowiczka miała 17 lat). Młode osoby obarczone są oczekiwaniami wobec zarządzania swoją seksualnością ze strony rodziny, szkoły, rówieśników i religii. Dodatkowe oczekiwania płyną ze strony instytucji medycznych, które biorą czynny udział w konstruowaniu kobiecej seksualności. Jednostka społeczna jest zatem poddana kilku wykluczającym się wpływom. Podkreślić należy, że chociaż zawstydzająca czy też kpiąca reakcja na brak współżycia wielokrotnie pojawiała się w materiale badawczym, nie jest ona normą. Internautki często wspominały, że lekarz zapytał o współżycie, ale nie podawały, czy reakcja była negatywna, czy pozytywna. Można zatem przypuszczać, że reakcja była najpewniej neutralna. Tylko w dwóch wpisach ginekolodzy pozytywnie przyjęli brak współżycia:
Na odpowiedź, że nie [zaczęłam współżycia – przyp. K.S.], dodała: „I słusznie, jeszcze pani z tym zdąży” (forum.gazeta.pl – forum już nieaktywne, 2003 [9.06.2020]).
W polskiej szkole zajęcia z edukacji seksualnej są bagatelizowane i nisko sytuowane w hierarchii przedmiotów. Ich tematyka oscyluje wokół zagadnień związanych z rozwojem człowieka, ciążą i rodzicielstwem, relacjami międzyludzkimi. Zagadnienia dotyczące aktywności seksualnej są marginalizowane i poruszane tylko na podstawowym poziomie, natomiast przekazywana wiedza jest nieadekwatna do wieku uczniów (Jeznach, 2020). Edukacja seksualna przyjmuje również nieformalną postać, obecną między innymi w domu rodzinnym. Temat ten jest jednak albo zupełnie pomijany, albo poruszany tylko powierzchownie, często z domieszką moralizowania i stereotypowych poglądów (Grupa Edukatorów Seksualnych „Ponton”, 2011). Nie dziwi zatem fakt, że polska edukacja seksualna (zarówno formalna, jak i nieformalna) budzi kontrowersje oraz jest nisko oceniana przez ekspertów (Waszyńska, Groth, Kowalczyk, 2013; Gorajska i in., 2018; Jewtuch, 2020). Jest to zbieżne z doświadczeniami uczestniczek badania – milczenie w kwestii pierwszego razu i aktywności seksualnej jest powszechne. Sama edukacja sprowadzana jest do czysto biologicznych faktów dotyczących przede wszystkim cyklu menstruacyjnego oraz podstawowych informacji na temat antykoncepcji. Rezultatem może być oczekiwanie, aby rzetelną i naukową edukację uzyskać od specjalistów w dziedzinie seksuologii oraz ginekologii (Zawadzka, 2015). Milczenie i wstyd wokół kobiecej seksualności są stałymi elementami środowiska szkolnego i domowego. Jak pokazuje to badanie, są one również obecne w gabinetach ginekologicznych, czyli w miejscach, gdzie z założenia powinno się rozmawiać swobodnie oraz które powinny być wolne od ocen. Można wysnuć wniosek, że na wizycie ginekologicznej dochodzi do reprodukcji milczenia oraz wstydu:
Była miła, pomocna, ale też była taką lekarką, która da ci broszurkę, może niekoniecznie ci opowie, ale da ci broszurkę, więc to jest też takie coś, co ja zauważam, że broszurkę, to ja mogę sobie w internecie znaleźć, to samo na tej broszurce. Fajnie by było się jednak dowiedzieć czegoś twarzą w twarz, ale gdybym miała pytania, później miałam, to odpowiadane było normalnie, więc jakby też nie było tak, że to było unikana odpowiedź, że, a tu wszystko pani ma, tylko […] jak już przychodzisz z czymś gotowym, to była odpowiedź, ale jeśli nie do końca wiesz, z czym w sumie co się je, to też nie miała raczej takiego poczucia mesjanizmu, żeby ci to wszystko wyjaśnicie, czy wprowadzić, czy wytłumaczyć, żeby przejąć to trochę tą jakby odpowiedzialność na siebie. To było raczej takie, ile trzeba, tyle trzeba zrobić, jakby stosunkowo krótkie komunikaty i raczej niewchodzenie zbytnio w jakieś szczegóły, jeśli sama nie zapytam (OR10).
Edukacja, z jaką spotykają się pacjentki ze strony lekarzy, jest zwykle odpowiedzią na ich indywidualny powód wizyty – poszukiwanie wiedzy o tabletkach antykoncepcyjnych oraz instrukcji, jak je przyjmować, przyczyn infekcji intymnych. Informacje związane z rozpoczęciem współżycia seksualnego sprowadzane są do technicznych aspektów dotyczących metod antykoncepcyjnych. Ginekolodzy nie rozmawiają z pacjentkami na tematy związane z samym pierwszym razem, na przykład o bólu, krwawieniu, indywidualnej anatomii hymenu pacjentki. To nie spełnia oczekiwań samych zainteresowanych. Te, oprócz odpowiedniej atmosfery, indywidualnego podejścia, większej klarowności zasad panujących w przestrzeni oraz wolności od ocen, chciałyby, aby brak edukacji seksualnej obecny na wcześniejszych etapach życia był zrekompensowany podczas wizyty ginekologicznej[8]:
[…] żeby pierwszy ginekolog, do którego miałabym pójść, to, żeby był taki miły, jak mi się na szczęście trafił, w sensie miły, chodzi mi o takie coś, żeby to nie była taka sucha, szorstka osoba, tylko właśnie taka ciepła […]. Chciałabym bardzo, żeby ktoś mi powiedział o współżyciu. Najgorsze w tym wszystkim jest to, że tam siedziała moja mama. No, ale mimo wszystko bym jednak chyba chciała, żeby mi ktoś powiedział (OR4).
Jednocześnie badane podkreślają wagę pierwszych wizyt ginekologicznych odbytych przed inicjacją seksualną. Rozmówczynie w większości uważają, że młodzi ludzie powinni udać się na swoją pierwszą wizytę w okresie dojrzewania, po pierwszej miesiączce. Jednak z aktualnych badań wynika, iż odsetek regularnie badających się kobiet w Polsce jest stosunkowo niski (61%) (Stelmach, 2022). Wobec tego, ze względu na deklaratywność postaw moich rozmówczyń, można stwierdzić, że idea (a nie postępowanie) troski o własne zdrowie reprodukcyjne jest silnie zakorzeniona w światopoglądzie kobiet. Osoby nieaktywne seksualnie powszechnie korzystają z medycznej opieki ginekologicznej, ta jednak nie jest przygotowana, aby je przyjąć, w konsekwencji nie odpowiada na ich potrzeby:
Myślę, że wcześniej niż ja poszłam, że jednak tak przy okazji może pierwszego krwawienia albo przy okazji, powiedzmy, tego momentu, kiedy to pierwsze krwawienie gdzieś tam też się powinno pojawiać, bo jeśli się nie pojawia, to też zawsze warto może też iść skonsultować, dlaczego tak się dzieje, no więc myślę, że po prostu im szybciej, tym lepiej (OR2).
W zebranym materiale badawczym można wyodrębnić historie osób udających się do lekarza ze względu na problemy zdrowotne. Choroby układu rozrodczego dotykają również osób, które nie rozpoczęły współżycia seksualnego. Osoby na forach dzieliły się doświadczeniami, jak w trosce o swoje zdrowie wybierały się na wizytę ginekologiczną, gdzie nie wykonano im badań mogących zdiagnozować ówczesny stan chorobowy oraz jak decyzja lekarza o wykonaniu badania była kluczowym momentem dla stanu zdrowia pacjentki:
Powinni badać nawet dziewice… a co to, jestem dziewicą i miałam już nadżerkę, krwiaka w jajowodzie… jakby mnie nie zbadano, to by było niewesoło (forum.gazeta.pl – forum już nieaktywne, 2003 [9.06.2020]).
Życie w chorobie przekłada się na jego jakość, a brak pomocy ze strony lekarzy negatywnie oddziałuje na dobrostan psychiczny osoby doświadczającej problemów zdrowotnych. Brak udzielenia pomocy pacjentkom skarżącym się na dolegliwości układu rozrodczego jest normalizacją problemów zdrowotnych, co jest sprzeczne z wartościami, na których opiera się medycyna. W obliczu problemów zdrowotnych i strachu przed możliwymi dalszymi komplikacjami wartość dziewictwa ulega degradacji dla samych pacjentek:
Mam prawie 24 lata […]. U ginekologa byłam 4 razy w sumie (ostatni raz, kiedy miałam 23 l.), jednak nigdy nie zostałam przebadana „całkowicie”, nigdy nie zlecono mi zrobić USG ani badań hormonalnych. Za każdym razem skończyło się na badaniu paliatywnym. […] Bardzo mnie to wszystko gnębi […], boję się, że mogę mieć jakieś schorzenie […]. Za każdym razem lekarz tylko obejrzał, jak podejrzewam, wejście do pochwy i zewnętrzne części, ew. wsadził […] tam palce i na oko stwierdził, że wszystko jest w porządku […]. Ostatni raz, jak byłam ok. rok temu, wspomniałam lekarce […] że nawet jestem gotowa usunąć błonę dziewiczą, żeby można było przeprowadzić pełne badanie… Pani doktor jednak stwierdziła, że to nie jest potrzebne i zapewniała mnie, żebym się nie martwiła, że na pewno jest wszystko w porządku, że cykle nieregularne się zdarzają, upławy także (wizaz.pl, 2005 [9.06.2020]).
Fakt przejścia lub nieprzejścia inicjacji seksualnej ma znaczenie dla przebiegu wizyty ginekologicznej. Mimo rozwoju wiedzy i technologii medycznych wokół hymenu nadbudowana jest otoczka ideologiczna, która w mniej lub bardziej subtelny sposób wpływa na strategie, jakie personel medyczny przyjmuje wobec pacjentek będących tak zwanymi dziewicami. Nie musi to oczywiście wykluczać nastawienia „białych fartuchów” do kategorii dziewictwa jako swoistego anachronizmu czy po prostu rodzaju stygmy, która nie powinna mieć miejsca we współczesnym świecie. Jednak mimo ściśle zdefiniowanej i formalnej sytuacji wizyty ginekologicznej stereotypy oraz świadomość społecznego wartościowania dziewictwa wciąż pozostają w mocy.
Jednostka ma ograniczoną kontrolę i władzę nad własną seksualnością, co wpisuje się w ramy teoretyczne Michela Foucaulta dotyczące władzy i wiedzy. Funkcję ochrony dziewictwa podtrzymuje lekarz, który ostatecznie decyduje, co i jak będzie wykonane, manifestując tym samym mechanizmy biowładzy, gdzie instytucje medyczne kontrolują i regulują ciała jednostek. Stosunek seksualny sprawia, że jednostka może w pełni korzystać z ginekologicznych świadczeń medycznych, niejako uzyskując podmiotowość, gdyż najważniejszym przedmiotem rozważań na wizycie nie jest już obecność błony dziewiczej. To pokazuje, jak medyczny dyskurs konstruuje seksualność jednostki i jak władza medyczna staje się władzą nad ciałem i jego interpretacją. Medyczny dyskurs w konstruowaniu seksualności wykracza poza gabinet ginekologiczny. W świetle faktów dotyczących hymenu ginekolodzy nie są w stanie określić seksualnego statusu pacjentki po wyglądzie jej genitaliów. Przebieg wizyty ginekologicznej jest zatem w pełni zależny od deklaracji pacjentek, te jednak nieświadomie podporządkowują się panującemu dyskursowi, tym samym oddając władzę bez negocjacji panujących reguł. W ten sposób medyczna władza nad ciałem kobiecym staje się narzędziem dyscyplinowania i normalizacji seksualności, zgodnie z normami i oczekiwaniami społecznymi.
Jednocześnie młodzi ludzie nierzadko są zachęcani do odbycia pierwszej wizyty w wieku nastoletnim, przed inicjacją (Zawadzka, 2015). W Stanowisku Ekspertów Polskiego Towarzystwa Ginekologicznego. Pierwsza wizyta osoby małoletniej u lekarza ginekologa zaleca się:
Pierwsza rutynowa wizyta w Poradni Ginekologicznej dla Dziewcząt powinna odbyć się w przedziale wiekowym 12.–15. roku życia, zazwyczaj po pierwszej miesiączce, celem oceny przebiegu cyklu miesiączkowego i wdrożenia profilaktycznych szczepień przeciwko wirusowi HPV […]. Pierwsza wizyta ginekologiczna powinna również służyć edukacji małoletniej pacjentki na temat fizjologii żeńskiego układu rozrodczego oraz seksualności i stosowania różnych metod antykoncepcji (Drosdzol-Cop, Skrzypulec-Plinta, 2016, s. 83)[9].
Oznacza to, że osoby nieaktywne seksualnie są pełnoprawnymi odbiorczyniami świadczeń ginekologicznych. Rodzi to postulat doprecyzowania i dostosowania reguł do potrzeb tego rodzaju pacjentek.
Należy postawić pytanie, skąd bierze się postawa maksymalnej ostrożności wobec dziewictwa. Jedną z hipotez jest wygoda postępowania. Lekarze w przypadku osoby po inicjacji seksualnej mają określone reguły działania. Nie muszą uważać, by nie naruszyć dziewictwa pacjentki. Nie muszą również zastanawiać się nad znaczeniem swoich działań, a tym samym odsuwają od siebie odpowiedzialność (we wpisach na forum czasami pojawiały się informacje o lekarzach przyznających, że badania po inicjacji są „łatwiejsze” lub „przyjemniejsze” – nakreśla to jeden z możliwych kierunków dalszych badań).
Ponadto w dobie powszechnej różnorodności praktyk seksualnych rodzą się konieczność dookreślenia pytania o aktywność seksualną i potrzeba otwartości na różne doświadczenia pacjentek oraz indywidualnego podejścia do sytuacji każdej z nich. Ginekologia jest też nieprzyjazna osobom aseksualnym. Odejście od ochrony błony dziewiczej na rzecz postawy partnerskiej wobec pacjentki przyniosłoby korzyści nie tylko dla osób aseksualnych, ale dla wszystkich korzystających z opieki ginekologicznej (Vanderzee, 2017). Problemy te również wymagają dalszej eksploracji.
Koncentracja jedynie na wieku oraz powodach inicjacji seksualnej nie ukazuje konsekwencji społecznych, jakie niesie ze sobą wartościowanie dziewictwa. Artykuł ten można uznać za społecznie zaangażowany, gdyż porusza kwestie dyskryminacji[10] w dostępie do usług medycznych pewnych grup społecznych. Jednocześnie wskazuje on na możliwości kontynuacji badań, na przykład przez poznanie perspektywy personelu medycznego, a nawet studentów uczelni medycznych. Próba dobrana na potrzeby artykułu składała się z osób uprzywilejowanych, które swoją pierwszą wizytę ginekologiczną odbyły w wieku pełnoletnim albo miały wspierające matki, które były organizacyjnie oraz emocjonalnie pomocne w momencie wizyty. Jednocześnie obecność matki podczas wizyty ginekologicznej osoby niepełnoletniej zakładana jest domyślnie (Drosdzol-Cop i in., 2019), ponieważ decyzja o niej jest zależna od zgody opiekuna prawnego. Wobec tego zbadanie postaw rodziców odnośnie do badań ginekologicznych ich niepełnoletnich dzieci także mogłoby uzupełnić lukę informacyjną – zarówno w kwestii wartości nadawanej dziewictwu, jak i motywacji towarzyszących wizycie osób niewspółżyjących płciowo.
Cytowanie
Kamila Stefaniak (2025), Czy dziewictwo może być problemem? Wizyty ginekologiczne osób nieaktywnych seksualnie z perspektywy socjologicznej, „Przegląd Socjologii Jakościowej”, t. XXI, nr 1, s. 98–121, https://doi.org/10.18778/1733-8069.21.1.05)
Baniak Józef (2007), Moralność seksualna młodzieży gimnazjalnej na tle jej kryzysu tożsamości: studium socjologiczne, „Prace Naukowe Akademii im. Jana Długosza w Częstochowie. Pedagogika”, t. 16, s. 85–115, https://bazhum.muzhp.pl/media/files/Prace_Naukowe_Akademii_im_Jana_Dlugosza_w_Czestochowie_Pedagogika/Prace_Naukowe_Akademii_im_Jana_Dlugosza_w_Czestochowie_Pedagogika-r2007-t16/Prace_Naukowe_Akademii_im_Jana_Dlugosza_w_Czestochowie_Pedagogika-r2007-t16-s85-115/Prace_Naukowe_Akademii_im_Jana_Dlugosza_w_Czestochowie_Pedagogika-r2007-t16-s85-115.pdf [dostęp: 25.11.2022].
Beaumont-Thomas Ben (2019), Outrage as US rapper TI says he has daughter’s hymen checked annually, https://www.theguardian.com/music/2019/nov/07/ti-rapper-daughter-hymen-check-outrage [dostęp: 25.11.2022].
Bińczyk Ewa (2002), Nieklasyczna socjologia medycyny: praktyki medykalizacji jako praktyki władzy w ujęciu Michela Foucaulta, [w:] Włodzimierz Piątkowski (red.), W stronę socjologii zdrowia, Lublin: Wydawnictwo Uniwersytetu Marii Curie-Skłodowskiej, s. 181–195.
Blank Hanne (2008), Virgin: The Untouched History, New York: Bloomsbury.
Bręborowicz Andrzej K., Bręborowicz Grzegorz H. (2020), Diagnostyka ginekologiczna, [w:] Grzegorz H. Bręborowicz (red.), Położnictwo i ginekologia. Tom 1–2, Warszawa: Wydawnictwo Lekarskie PZWL, s. 425–429.
Christianson Monica, Eriksson Carola (2013), Myths and misconceptions: Midwives’ perception of the vaginal opening or hymen and virginity, „British Journal of Midwifery”, vol. 21(2), s. 54–61, https://doi.org/10.12968/bjom.2013.21.2.108
Cinthio Hanna (2015), “You go home and tell that to my dad!” Conflicting Claims and Understandings on Hymen and Virginity, „Sexuality & Culture”, vol. 19, s. 172–189, https://doi.org/10.1007/s12119-014-9253-2
Crosby Sondra S., Oleng Nicolette, Volpellier Muriel M., Mishori Ranit (2020), Virginity testing: recommendations for primary care physicians in Europe and North America, „BMJ Glob Health”, vol. 5(1), e002057, s. 1–6, http://dx.doi.org/10.1136/bmjgh-2019-002057
Długołęcka Alicja (2020), Kiedy dziewictwo jest problemem? Dziewictwo w perspektywie holistycznej, [w:] Agnieszka Gajewska, Maciej Michalski (red.), Kultury dziewictwa, Poznań: Wydział Historii Uniwersytetu Adama Mickiewicza, s. 15–35.
Drosdzol-Cop Agnieszka, Skrzypulec-Plinta Violetta (2016), Stanowisko Ekspertów Polskiego Towarzystwa Ginekologicznego. Pierwsza wizyta osoby małoletniej u lekarza ginekologa, „Ginekologia i Perinatologia Praktyczna”, t. 1, nr 2, s. 83–85, https://journals.viamedica.pl/ginekologia_perinatologia_prakt/issue/view/3798 [dostęp: 25.11.2022].
Drosdzol-Cop Agnieszka, Orszulak Dominika, Wilk Katarzyna (2020), Ginekologia dziecięca i dziewczęca – wybrane zagadnienia, [w:] Grzegorz H. Bręborowicz (red.), Położnictwo i ginekologia. Tom 2, Warszawa: Wydawnictwo Lekarskie PZWL, s. 249–264.
Drosdzol-Cop Agnieszka, Skrzypulec-Plinta Violetta, Guzik-Makaruk Ewa M., Drozdowska Urszula, Huzarska Dorota (2019), Rekomendacje Grupy Ekspertów Polskiego Towarzystwa Ginekologów i Położników dotyczące badania ginekologicznego i leczenia osoby małoletniej (stan na 1.01.2020 r.), „Ginekologia i Perinatologia Praktyczna”, t. 4, nr 4, s. 164–167, https://journals.viamedica.pl/ginekologia_perinatologia_prakt/issue/view/4786 [dostęp: 25.11.2022].
Foucault Michel (1976), Trzeba bronić społeczeństwa: wykłady w Collège de France, przełożyła Małgorzata Kowalska, Warszawa: Wydawnictwo KR.
Foucault Michel (1995), Historia seksualności, przełożyli Bogdan Banasiak, Tadeusz Komendant, Krzysztof Matuszewski, Warszawa: Wydawnictwo Czytelnik.
Foucault Michel (1999), Narodziny kliniki, przełożył Paweł Pieniążek, Warszawa: Wydawnictwo KR.
Gorajska Małgorzata, Kuik Marianna, Laube Jowita, Liszewska Urszula, Madej Olga (2018), Edukacja seksualna w Polsce w kontekście promocji zdrowia seksualnego vs tabu seksualne, „Psychoseksuologia”, vol. 4, s. 110–120, https://issuu.com/psychoseksuologia/docs/gorajska_psychoseksuologia [dostęp: 31.03.2023].
Grupa Edukatorów Seksualnych „Ponton” (2011), Skąd wiesz? Jak wygląda edukacja seksualna w polskich domach, https://ponton.org.pl/wp-content/uploads/2018/09/Sk%C4%85d-wiesz-RAPORT_ostateczny.pdf [dostęp: 25.11.2022].
Grupa Edukatorów Seksualnych „Ponton” (2014), Bezpieczny fotel? Kampania na rzecz dobrej opieki ginekologicznej. Raport, https://ponton.org.pl/wp-content/uploads/2018/09/bezpieczny_fotel_raport_2014.pdf [dostęp: 25.11.2022].
Gruszka Jakub, Wrześniewska Marzena, Adamczyk-Gruszka Olga (2014), Wizyta u ginekologa – aspekt psychologiczny, diagnostyczny i leczniczy, „Medycyna Ogólna i Nauki o Zdrowiu”, t. 20, nr 2, s. 126–130, https://doi.org/10.5604/20834543.1112224
Hegazy Abdelmonem A., Al-Rukban Mohammad O. (2012), Hymen: Facts and conceptions, „theHealth”, vol. 3(4), s. 109–115, https://www.researchgate.net/publication/260578888_Hymen_Facts_and_conceptions [dostęp: 25.11.2022].
Imperforate Hymen (b.r.), https://www.childrenscolorado.org/conditions-and-advice/conditions-and-symptoms/conditions/imperforate-hymen/ [dostęp: 25.11.2022].
Izdebski Zbigniew (2012), Seksualność Polaków na początku XXI wieku. Studium badawcze, Kraków: Wydawnictwo Uniwersytetu Jagiellońskiego.
Jewtuch Katarzyna (2020), Współczesna edukacja seksualna dzieci i młodzieży w Polsce – rekonesans, diagnoza, perspektywy, „Filoteknos”, vol. 10, s. 470–480, http://cejsh.icm.edu.pl/cejsh/element/bwmeta1.element.desklight-ed786727-fe81-4069-b02d-8adddcdbe0fb [dostęp: 31.03.2023].
Jeznach Alicja (2021), Zajęcia z edukacji seksualnej nie istnieją. Istnieją lekcje WDŻ-u. Polska edukacja seksualna z perspektywy młodych dorosłych, „Fabrica Societatis”, no. 4, s. 107–112, https://doi.org/10.19195/142697
Karwowska Anita (2017), W Polsce wizyta u lekarza pierwszego kontaktu trwa dwa razy krócej niż w Szwecji czy USA, https://wyborcza.pl/TylkoZdrowie/7,137474,22677652,w-polsce-wizyta-u-lekarza-pierwszego-kontaktu-trwa-dwa-razy.html?disableRedirects=true [dostęp: 1.04.2023].
Kellogg Nancy D., Menard Shirley W., Santos Annette (2004), Genital Anatomy in Pregnant Adolescents: “Normal” Does Not Mean “Nothing Happened”, „Pediatrics”, vol. 113(1), s. e67–e69, https://doi.org/10.1542/peds.113.1.e67
Mayntz Renate, Holm Kurt, Hubner Peter (1985), Wprowadzenie do metod socjologii empirycznej, przełożyła Wanda Lipnik, Warszawa: Państwowe Wydawnictwo Naukowe.
Najwyższa Izba Kontroli (2018), Dostępność świadczeń ginekologiczno-położniczych finansowanych ze środków publicznych na terenach wiejskich. Lata 2016–2017, https://www.nik.gov.pl/plik/id,17640,vp,20221.pdf [dostęp: 2.04.2023].
O’Connell Helen, Eizenberg Norm, Rahman Marzia, Cleeve Joan (2008), The Anatomy of the Distal Vagina: Towards Unity, „The Journal of Sexual Medicine”, vol. 5(8), s. 1883–1891, https://doi.org/10.1111/j.1743-6109.2008.00875.x
Opieka ginekologiczna dla dziewcząt – interwencja w NFZ (2020), https://federa.org.pl/poradnie_dziewczeta/ [dostęp: 2.04.2023].
Pietrzak Agnieszka (2021), Przychodzi Polka do ginekologa (albo i nie), https://rownosc.eu/przychodzi-polka-do-ginekologa-albo-i-nie/ [dostęp: 2.04.2023].
Seidman Steven (2012), Społeczne tworzenie seksualności, przełożył Paweł Tomanek, Warszawa: Wydawnictwo Naukowe PWN.
Serwis Ministerstwa Zdrowia i Narodowego Funduszu Zdrowia (b.r.), Zaprowadź dziecko na bilans zdrowia, https://pacjent.gov.pl/zapobiegaj/zaprowadz-dziecko-na-bilans-zdrowia [dostęp: 25.11.2022].
Stelmach Monika (2022), Aż 13 proc. Polek w ogóle nie korzysta z wizyt u ginekologa – wyniki raportu, https://www.termedia.pl/ginekologia/Az-13-proc-Polek-w-ogole-nie-korzysta-z-wizyt-u-ginekologa-wyniki-raportu,47052.html [dostęp: 2.04.2023].
Strumińska-Kutra Marta, Koładkiewicz Izabela (2012), Studium przypadku, [w:] Dariusz Jemielniak (red.), Badania jakościowe. Metody i narzędzia, Warszawa: Wydawnictwo Naukowe PWN, s. 1–40.
Thorwald Jurgen (2016), Ginekolodzy, Warszawa: Wydawnictwo Marginesy.
Vanderzee Vanessa A. (2017), Accessing health care on the asexual spectrum: A feminist analysis of patient-practitioner relationships and compulsory sexuality in medical discourse, http://hdl.handle.net/1957/61564 [dostęp: 25.11.2022].
Waszyńska Katarzyna, Groth Jarosław, Kowalczyk Robert (2013), Kontrowersje wokół współczesnej edukacji seksualnej. Teoria i (nie)rzeczywistość, „Studia Edukacyjne”, nr 24, s. 165–179, https://repozytorium.amu.edu.pl/handle/10593/6818 [dostęp: 31.03.2023].
Zawadzka Anna (2013), Ciało i piętno. Defloracja jako wytwarzanie kobiecości, „Studia Litteraria et Historica”, no. 2, s. 472–527, https://doi.org/10.11649/slh.2013.020
Zawadzka Anna (2015), Ten pierwszy raz. Konstruowanie heteroseksualności, Warszawa: Wydawnictwo Uniwersytetu Warszawskiego.

